A taxa de suicídio masculino é três vezes maior do que entre as mulheres. Todavia, como que altas taxas de suicídio se encaixam nas evidências de que os homens apresentam muito menos probabilidade de serem diagnosticados com depressão?
OUÇA ESTE EPISÓDIO NO LUNDCAST:
Depressão em homens: menos frequente ou apenas menos identificada?
O diagnóstico de transtorno depressivo maior (TDM) é substancialmente menos frequente em homens do que em mulheres. Os dados da Carga Global de Doenças mostram uma prevalência de 3,2% de TDM entre os homens, em comparação com 5,5% entre as mulheres.1 Pode haver diferenças genuínas entre homens e mulheres na suscetibilidade, talvez enraizadas na neurobiologia relacionada ao sistema endócrino e na resposta ao estresse.
A associação de depressão em meninas e mulheres com períodos de fluxo hormonal, como a puberdade, menstruação, gravidez, parto e menopausa, tornam essa sugestão plausível.2 Contudo, há um consenso de que grande parte da diferença na prevalência de TDM entre gêneros consiste no fato de que, entre os homens, o TDM não é diagnosticado por uma série de razões.3-7
A depressão masculina pode se expressar como irritabilidade e raiva
Os sintomas são diferentes na depressão masculina?
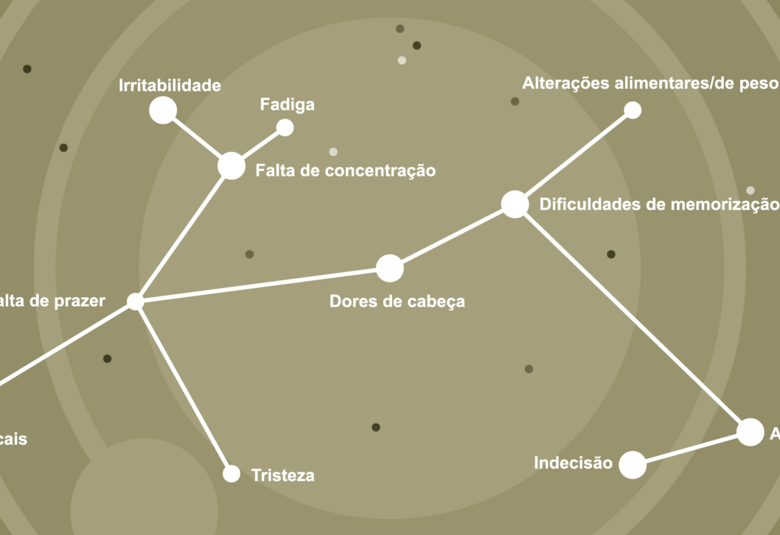
Em parte, isso pode ocorrer porque a depressão se expressa de forma diferente em homens e mulheres e, portanto, é menos reconhecida tanto por aqueles que a vivenciam quanto pelos profissionais de saúde. Embora o humor deprimido, o cansaço e a falta de prazer sejam características genéricas, a depressão em homens pode se apresentar na forma de sintomas físicos, irritabilidade, raiva repentina, aumento da perda de controle, impulsividade e agressividade.4
Mesmo entre as características clássicas da depressão, pode haver diferenças sutis: um estudo descobriu que os homens eram menos propensos do que as mulheres a relatar problemas com a libido, distúrbios do sono e autocensura excessiva.8
As diferenças de gênero são menores na frequência da depressão do que na forma como é expressa12
Todavia, aparentemente os homens também são mais propensos do que as mulheres a:4-6
- minimizarem os sinais e sintomas da depressão
- mascararem os sintomas por meio de "automedicação", através do abuso de álcool e substâncias, e por distrações, como comportamentos de risco e excesso de trabalho
- relutarem em discutir seus problemas
- resistirem em se consultar com profissionais de saúde.
Ser homem é ser mortal
Uma pesquisa recente, publicada em 2020, com homens com sintomas de depressão maior, descobriu que apenas 8,5% estavam recebendo suporte profissional em saúde mental.9 Fatores associados à não procura de ajuda incluíram relutância em revelar sintomas relacionados ao humor e crença na autossuficiência.
A depressão é uma condição eminentemente tratável,10 e seu sub-reconhecimento entre os homens contribui, de forma desnecessária, para o fardo do sofrimento e da incapacitação.
Visto que o TDM está associado a um aumento de três vezes no risco de suicídio (após o controle de condições psiquiátricas comórbidas),11 a falta de diagnóstico e tratamento também contribui substancialmente para a mortalidade masculina. A alta taxa de suicídio e baixa taxa de depressão entre os homens se torna menos paradoxal ao aceitarmos que muito do TDM masculino não é diagnosticado.